In presenza di un dolore, non necessariamente collegato ad un trauma diretto, siamo naturalmente portati a cercare sollievo prendendo contatto con la zona interessata.
Molto probabilmente, nel nostro “automassaggio” ci siamo imbattuti in punti dai confini molto ben individuabili, delle sorte di “nodi” che, se premuti, causavano un dolore molto acceso. Cosa sono?
Trigger Point o miogelosi: di cosa si tratta
La terapia manuale definisce questi “nodi” miogelosi, o più comunemente Trigger Point.
La parola inglese trigger può essere tradotta con l’italiano “innesco” o “grilletto”; è cioè qualcosa che fa scatenare un evento.
Esattamente come il grilletto che, se premuto, fa esplodere il colpo di pistola, un punto trigger, se premuto, provoca una sensazione di dolore profondo.
Le fibre elastiche che compongono i vari muscoli possono subire delle lesioni a seguito di un evento esterno (si parla di contusione quando le fibre si danneggiano perché qualcosa le colpisce o se ci cadiamo sopra); oppure venire sollecitate in maniera impropria e ripetutamente (nel mantenere posture viziate, ad esempio; in questo caso l’aumento di tono di queste porzioni di fibre, aiuta a creare un nuovo punto di leva, non fisiologico, più adatto a rispondere alle nuove esigenze di del corpo).
Il trigger point è la conseguenza di questi traumi.
Definizione dei punti trigger
Gli elementi anatomici coinvolti nei punti trigger (fibre muscolari o aree delle “fasce” connettivali che le rivestono) perdono la caratteristica capacità elastica che consente loro di contrarsi (per creare lavoro) per poi ritornare in posizione di riposo: rimangono tesi, induriti in alcuni punti, incapaci di ridistendersi.
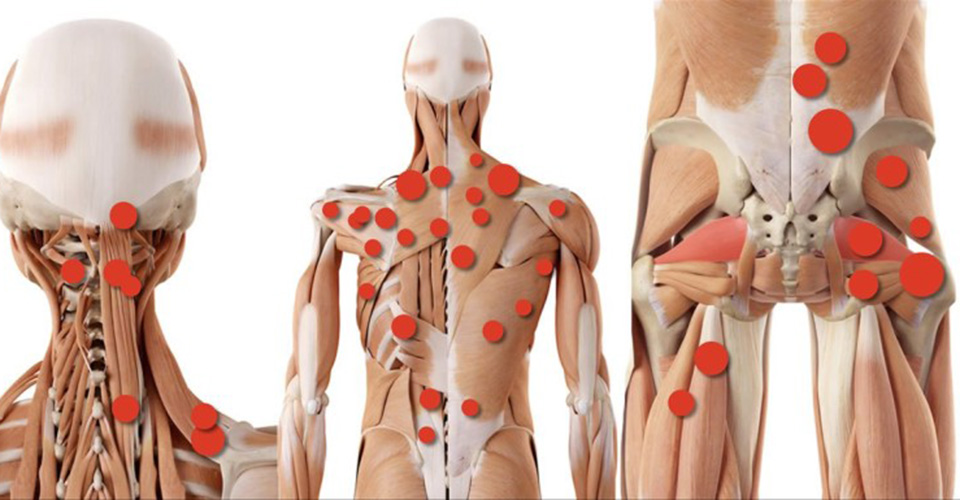
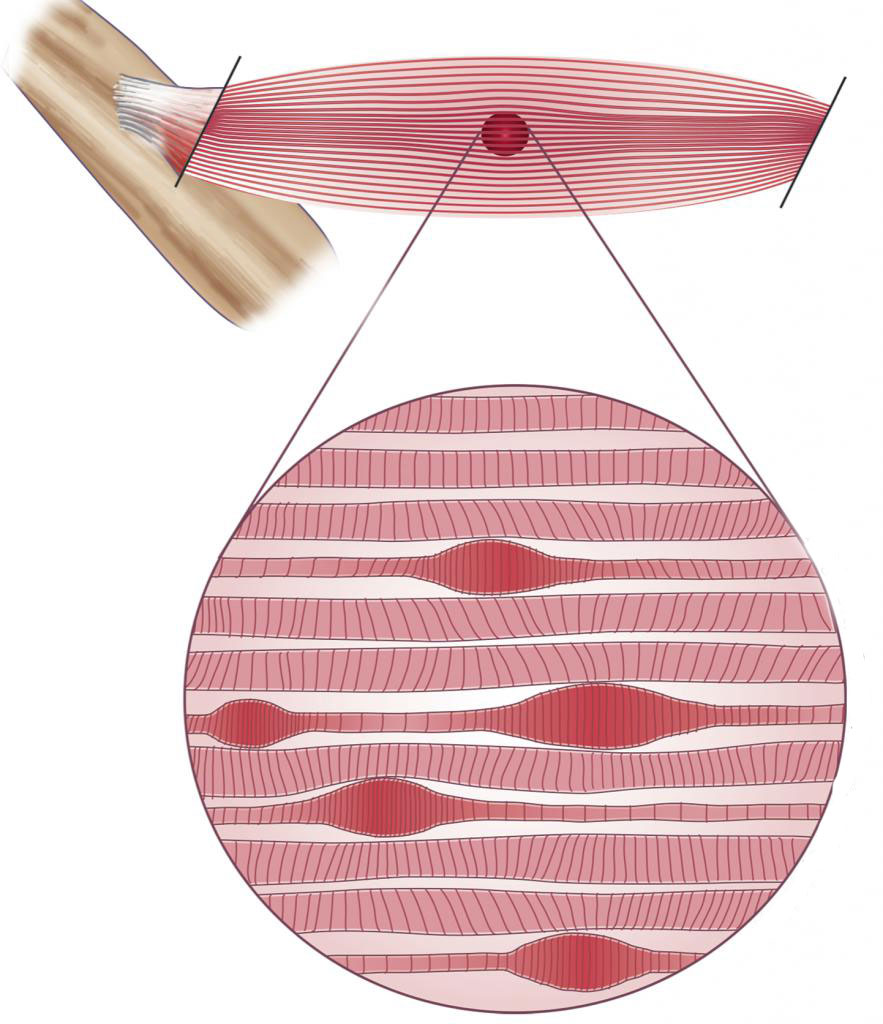 Alla palpazione li rileviamo come “nodi” di forma tondeggiante o ovoidale, che fanno male nel momento in cui cerchiamo di massaggiarli.
Alla palpazione li rileviamo come “nodi” di forma tondeggiante o ovoidale, che fanno male nel momento in cui cerchiamo di massaggiarli.
La teorizzazione e descrizione di questi punti, seppur già noti alla medicina anche in assenza di una formulazione esatta, risale agli anni ’50 del 1900.
La dottoressa Janet Travell, famosa soprattutto per essere stata la terapista del presidente americano John Fitzgerald Kennedy, introdusse per la prima volta il termine Trigger Point in riferimento ad un’ “area localizzata estremamente irritabile e dolorosa in un nodulo in un fascio teso di tessuto muscolare”.
In Myofascial pain and disfunction. The trigger point manual (1982), Janet Travell e il collega David Simons presentano, dopo circa quarant’anni di studi, la propria rivoluzionaria teoria e tecnica applicativa. Ecco così che disfunzioni e problematiche “comuni” e diffuse assumono una nuova e più complessa veste, se analizzati con la conoscenza dei trigger point come presupposto.
Secondo Travell e Simons i muscoli tendono a lesionarsi e formare trigger sempre nei medesimi punti, determinati da componenti come numero e disposizione dei fasci muscolari e, analizzando nel tempo i propri pazienti, sono arrivati a mapparne circa 400.
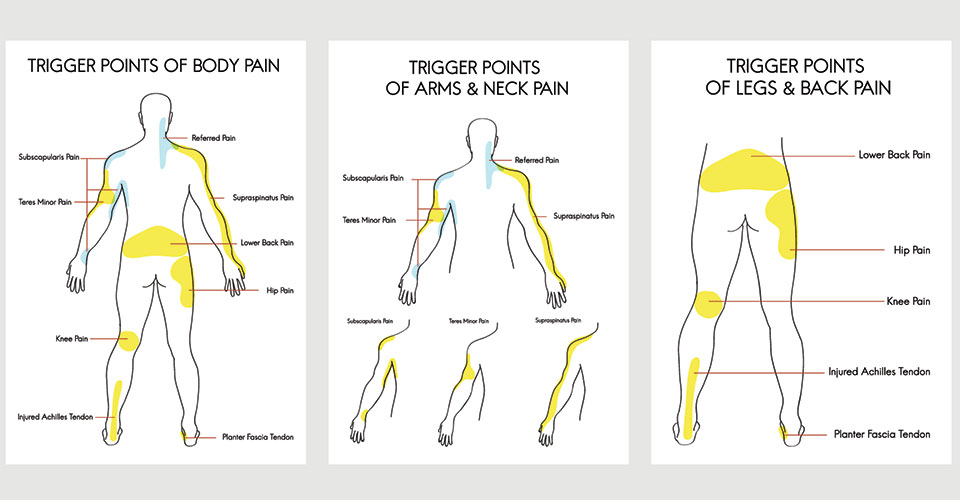 Vari tipi di Trigger Point
Vari tipi di Trigger Point
Il successo di un trattamento sta nel saper individuare la causa del dolore, nel riconoscerlo, eventualmente come riferito (ovvero generato in un punto lontano da quello in cui si manifesta, in un organo, ad esempio).
Esistono diverse tipologie di trigger point, con delle caratteristiche proprie e diverse tra loro:
- i primari (o centrali) sono quelli più classici, situati al centro del ventre muscolare e in genere sono quelli che i pazienti riconoscono e riportano più facilmente,
- i secondari (o satelliti) si creano nei muscoli intorno a quello primario, che rimane il primo da trattare,
- quelli presenti negli attacchi tendinei o di attacco,
- quelli diffusi che interessano un’intera parte del corpo e sono correlati a deformità posturali come la scoliosi o l’iperlordosi.
Trigger attivi, primari o secondari, evocano dolori riferiti e risultano dolenti alla palpazione.
Trigger latenti (o inattivi) non danno dolore riferito e non sono dolenti, ma provocano rigidità muscolare e possono riattivarsi in seguito a stimolazioni.
 Le cause più comuni
Le cause più comuni
Travell e Simons riconoscono nelle seguenti le cause più comuni alla base dei punti trigger:
- una lesione muscolare (diretta o indiretta)
- la mancanza di esercizio
- una cattiva postura mantenuta per lunghi periodi di tempo
- carenze vitaminiche
- microtraumi ripetuti
Trattamento e gestione dei Trigger Point
Esistono molti modi per gestire i trigger point e sicuramente le terapie manuali (massaggio in primis o l’agopuntura) sono da considerarsi le tecniche elettive.
Anche terapie fisiche non invasive, come ultrasuoni, laser o stimolazione elettrica, possono risultare molto efficaci (ad esempio, una macchina TENS, che invia piccoli impulsi elettrici attraverso la pelle per modificare il modo in cui i segnali del dolore vengono inviati al cervello).
Perle di Salute – Rimedi casalinghi: calore e automassaggio
Per ammorbidire i Trigger Point rigidi, potrebbe essere utile aumentare la temperatura locale incrementando l’afflusso sanguigno che va a “sciogliere” le fibre tese. Questo può essere facilmente conseguito, anche a casa dal nostro paziente, applicando calore sulla cute: un impacco a base acquosa, ad esempio, oppure una sostanza lievemente irritante.
Senza doverci necessariamente procurare qualche apposito preparato, la nostra dispensa potrebbe essere già fornita di possibili prodotti adatti allo scopo come, ad esempio, il peperoncino o il rafano.
Una piccola fetta di rafano posizionata sulla cute in corrispondenza del punto dolente, può, rilasciando piccole quantità di irritanti che verranno assorbite dai tessuti più in profondità, contribuire al miglioramento del metabolismo cellulare locale, favorendo l’afflusso di sangue.
Le fibre del trigger, così sciolte, possono più facilmente essere massaggiate e quindi ridistese, oppure, in caso di lesioni di ridotte dimensioni, è possibile che questa azione, da sola, sani del tutto la miogelosi.
Sei un terapista e sei interessato ad approfondire questo argomento? Potrebbero interessarti i seguenti corsi di aggiornamento professionale:
- Trigger Point – tecniche di autotrattamento (online) – aggiornamento professionale
- I Trigger Point – aggiornamento professionale




 Al termine degli esercizi è consigliato lavare il viso con acqua fresca.
Al termine degli esercizi è consigliato lavare il viso con acqua fresca.
 Una via d’uscita dal Burnout con la MTC
Una via d’uscita dal Burnout con la MTC
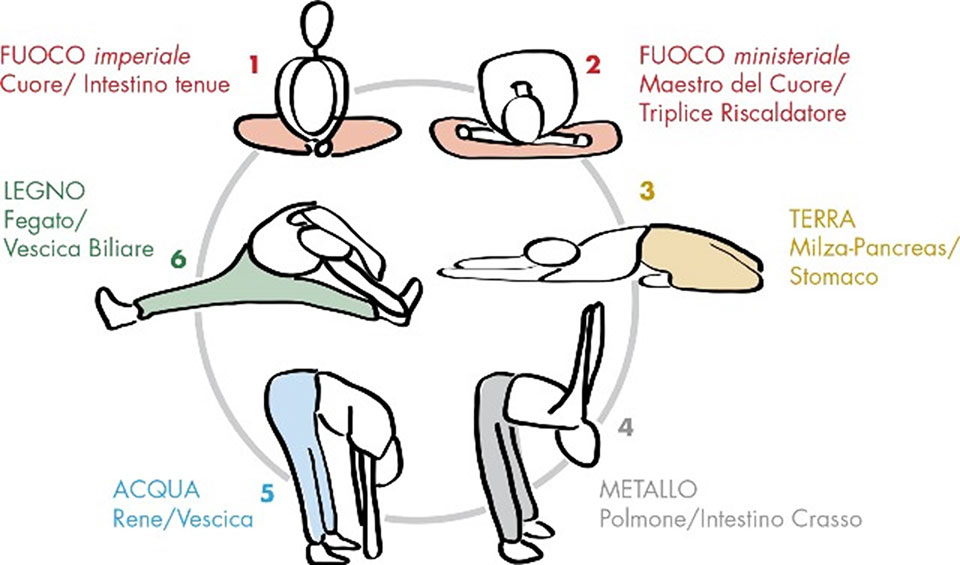
 I Meridiani questo fanno: incanalano l’energia vitale, facendola scorrere nel corpo in modo ordinato, secondo regole prestabilite ed immutabili.
I Meridiani questo fanno: incanalano l’energia vitale, facendola scorrere nel corpo in modo ordinato, secondo regole prestabilite ed immutabili.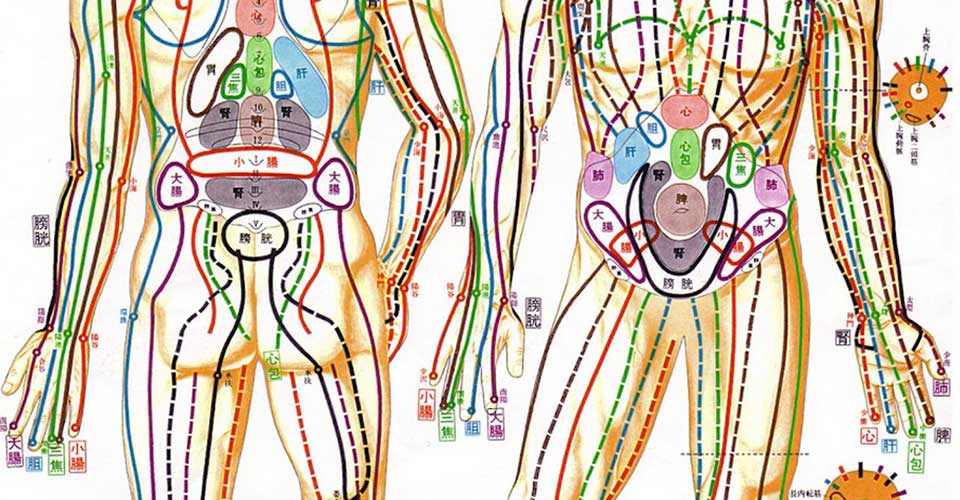
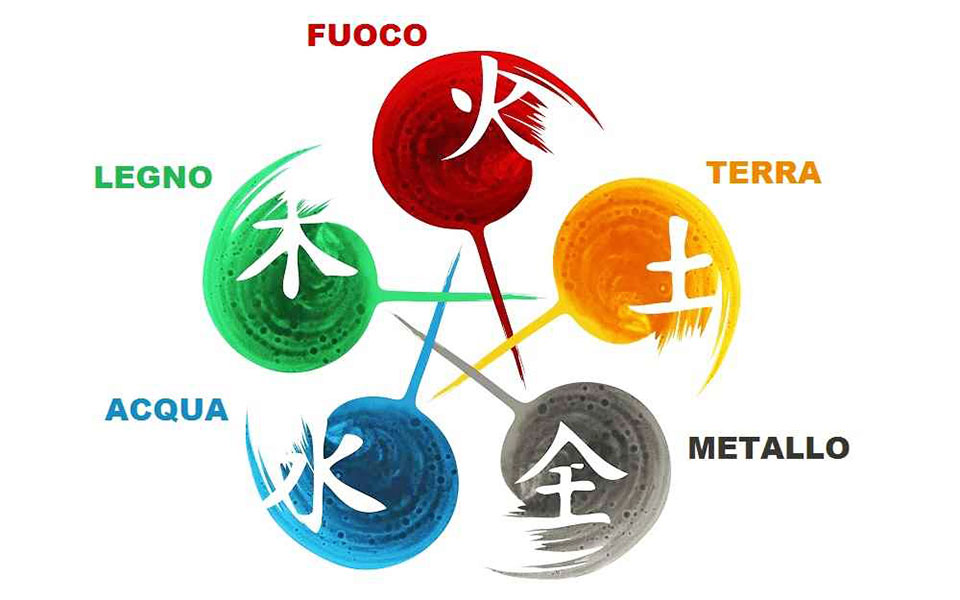 I 5 elementi: la potenza del Vento
I 5 elementi: la potenza del Vento

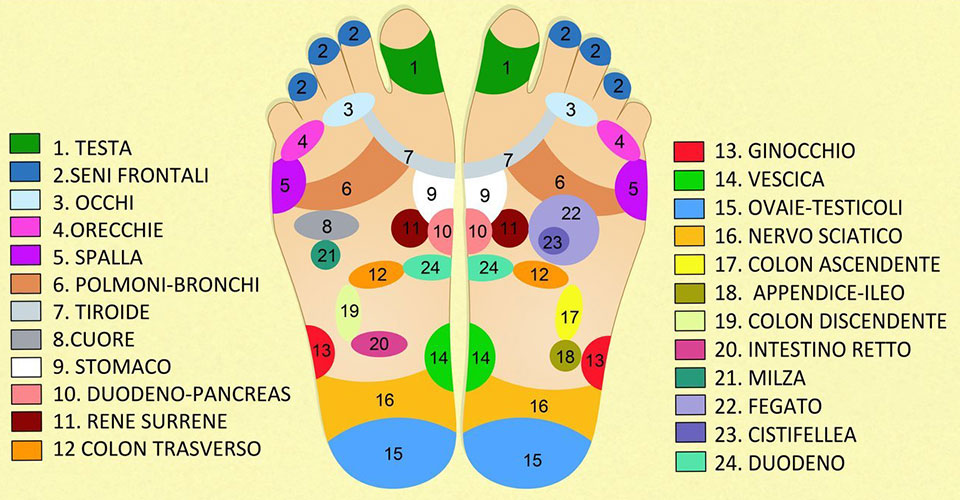 La riflessologia è una tecnica del benessere che rientra nelle discipline bio-naturali
La riflessologia è una tecnica del benessere che rientra nelle discipline bio-naturali Sfatiamo innanzitutto la credenza popolare che la riflessologia serva solo a rilassare.
Sfatiamo innanzitutto la credenza popolare che la riflessologia serva solo a rilassare. 
 Gli ambiti in cui operare con il Thai Massage sono molti. Ecco alcuni dei principali motivi:
Gli ambiti in cui operare con il Thai Massage sono molti. Ecco alcuni dei principali motivi:  Curiosità
Curiosità
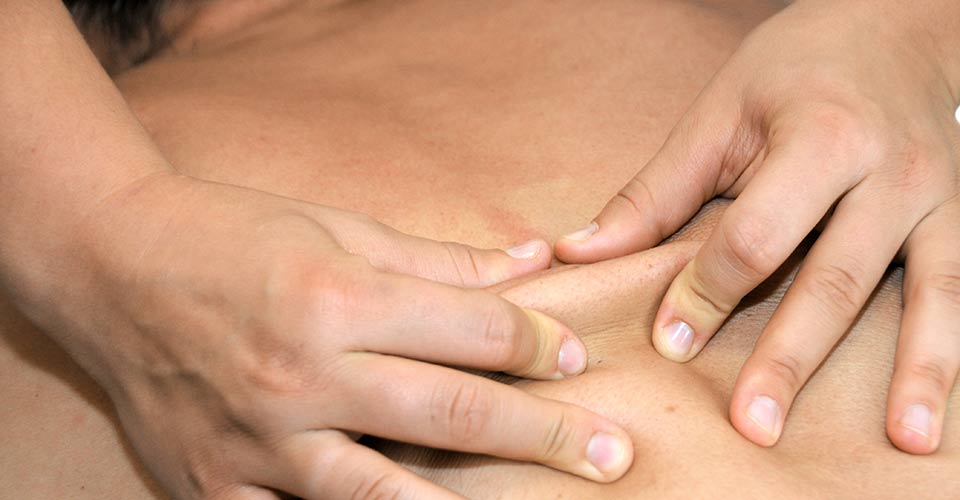

 I movimenti messi in atto dalle tecniche del massaggio vengono effettuati tramite precise manovre sequenziali
I movimenti messi in atto dalle tecniche del massaggio vengono effettuati tramite precise manovre sequenziali Solitamente il massaggio classico non presenta particolari controindicazioni.
Solitamente il massaggio classico non presenta particolari controindicazioni. 
 Gli effetti benefici del massaggio
Gli effetti benefici del massaggio Gli effetti fisiologici del massaggio
Gli effetti fisiologici del massaggio I vantaggi di ricevere un massaggio rilassante
I vantaggi di ricevere un massaggio rilassante Perle di salute – Riportare elasticità con spugnature calde e allungamenti
Perle di salute – Riportare elasticità con spugnature calde e allungamenti